
钟兰兰 彭倩宜 翻译 赵双平 校对
摘要
背景:识别危重患者的营养风险是一项挑战,因为每种营养筛查工具都有其特色。本研究的目的是评估改良的危重患者营养风险评分(mNUTRIC)单独使用,或与营养风险筛查2002评分(NRS-2002)结合使用,用于预测危重患者院内死亡率的性能。方法:对2017年10月至2018年4月入住重症监护病房(ICU)的患者进行前瞻性研究。使用多元Logistic回归分析来检验mNUTRIC和NRS-2002之间的互补性。采用受试者工作特征(ROC)曲线评价预测死亡率的性能。这项研究是根据“加强流行病学观察性研究报告质量”(STROBE)声明进行的。结果:共评价384例患者(51.8%女性,平均年龄59.6±16.7岁)。NRS-2002和mNUTRIC分别检测出54.4%和48.4%的人群存在高营养风险。总死亡率为36.5%(n=140)。mNUTRIC和NRS2002(评分≥5分)都确定有营养风险的患者的院内死亡率增加了两倍(RR=2.29;95%CI:1.42-3.68;p=0.001)。预测死亡率的ROC曲线下面积:mNUTRIC为0.693;NRS-2002为0.645;mNUTRIC联合NRS-2002为0.666。结论:mNUTRIC评分和NRS-2002评分在预测院内死亡率方面有相似的表现。mNUTRIC在量化危重患者死亡风险方面具有更好的判别能力。
关键词
重症监护;院内死亡率;营养评估;营养风险
临床现状
营养不良是住院患者普遍存在的一种重要功能障碍。这种情况在住重症监护病房(ICU)的危重病人中更为普遍。已经开发了几种工具来筛查有营养风险的住院患者,每种工具都有优缺点。营养筛查的目的是评估营养相关因素导致预后更好或更差的可能性,以及营养治疗是否会影响这一点。危重患者营养风险评估的主要工具是营养风险筛查-2002(NRS-2002)和危重患者营养风险评估(NUTRIC)。
近来,在对综合医院患者和ICU患者的研究中,已经考虑了风险评估工具和营养状况的互补性。虽然NUTRIC和NRS-2002都被推荐,但无证据表明在资源有限的情况下,哪个量表应该优先在危重患者的营养护理方案中实施。这项研究旨在评估NUTRIC单独使用或与NRS-2002联合使用,用于预测入住ICU的危重病人的院内死亡率的性能。
介绍
为识别可能从营养干预中受益的住院患者,营养风险筛查是第一步。在重症监护病房(ICU)的环境下,一些治疗可以导致营养不良,如机械通气(MV)、血液透析、拔管失败和表现不佳。识别能从更早和更积极的营养治疗中受益的危重患者是一个挑战,因为传统的评估住院患者营养状况的方法在ICU环境中往往不可行。
事实上,确定危重患者的营养风险对卫生保健专业人员来说是一项挑战,因为每种营养筛查工具都有其特定的限制和特征。因此,对于哪种工具是评估这一人群营养风险的最佳工具,国际上尚未达成共识。2002年营养风险筛查(NRS-2002)和危重患者营养风险评分分数(NUTRIC)似乎是筛查这类患者的最合适的工具,因为它们考虑了潜在疾病的影响。然而,到目前为止,还没有特定的营养评分被确认可用于ICU环境。
NRS-2002不是专门为危重患者设计的,NUTRIC也不包括任何营养参数。NRS-2002考虑了营养方面的因素,如体重指数(BMI)<20.5 kg/m^2,最近3个月体重下降,以及上周进食量减少。该工具还包括临床项目,如疾病严重程度和急性生理学和慢性健康评估II(APACHE II)值。另一方面,NUTRIC评分专门用来确定ICU患者的营养风险,这些患者可能受益于积极的营养治疗。它考虑了通过APACHE II和序贯器官衰竭评估(SOFA)评分评估的疾病严重程度,以及年龄、合并症数量、入院前住院天数和血清白细胞介素6(IL-6)水平。一项研究还重新验证了不包括IL-6的NUTRIC评分,IL-6是临床实践中不常用的参数。改良的NUTRIC(mNUTRIC)评分发现,进入ICU约50%的患者处于高营养风险。在200名危重患者中,根据NRS-2002和mNUTRIC,高营养风险分别为55%和36.5%。在同一项研究中,高营养风险与包括院内死亡率在内的临床预后风险增加呈正相关。
最近,风险评估工具的互补性在对普通医院患者和ICU患者的研究中被关注。在住院患者中,研究证明处于营养风险的患者能通过使用补充工具评估营养状况而受益。在危重患者中,mNUTRIC和主观全面营养评估(SGA)的组合在预测院内死亡率方面比单独使用这两种工具中的任何一种都更好。
虽然mNUTRIC和NRS-2002都被推荐,但没有证据表明在资源有限的情况下,哪个量表应该优先用于危重患者的营养支持方案。到目前为止,还没有研究评估这些工具在预测临床预后,特别是院内死亡率方面的互补性。因此,本研究旨在评估mNUTRIC的性能,无论是单独使用还是与NRS-2002联合使用,以预测入住ICU的危重病人的院内死亡率。
方法
患者
对巴西南里奥格兰德州阿雷格里港医院ICU危重病人的样本进行了前瞻性队列研究。队列由2017年10月至2018年4月入院的成年患者(年龄≥18岁)组成。患有晚期疾病、神经退行性疾病和治疗局限性的患者以及孕妇被排除在研究之外,ICU再入院患者也被排除。在入住ICU后72小时内通过每日筛查选择患者;所有患者追踪检查他们的医疗记录,直到出院或死亡。
本研究中使用的所有数据都是从实体和电子记录中收集的,并从患者本身、护理团队以及家属和/或监护人那里收集。在医院期间,没有对患者的治疗进行任何修改。这项研究是根据赫尔辛基指南宣言进行的,所有涉及患者的程序都得到了医院伦理委员会的批准(170524号协议)。所有患者或其法定监护人均提供书面知情同意。这项研究是根据流行病学“加强观察性研究的报告质量”(STROBE)声明进行的。
一般评价
临床和人口学特征,如年龄、性别、种族、体重、身高和入院类型(内科、外科或创伤),从医疗记录中获得。计算APACHEⅡ和SOFA评分。内科病人被定义为那些临床诊断为不需要手术治疗的人;外科病人是那些患有急腹症和/或在围手术期接受监护的人;而创伤病人是那些有创伤性损伤的人。其他临床预后指标包括医院和ICU住院时间(LOS)(天数),再次入ICU,使用MV,拔管失败,使用肾脏替代疗法,以及院内死亡。所有结果都是从参与者的医疗记录中获得的。
营养筛查
营养筛查由训练有素的营养学家使用NRS-2002和MNUTRIC 2种工具在ICU入院后72小时内进行。患者在入院和出院时都要称重。NRS-2002根据5个变量对患者的营养风险进行评级:(1)最近3个月内不明原因的体重减轻,(2)食欲,(3)体重指数,(4)疾病压力因素,以及(5)年龄>70岁,这被认为是一个额外的风险因素。mNUTRIC评分(不含IL-6)根据以下标准对患者进行分类:(1)年龄,(2)APACHE II评分,(3)SOFA评分,(4)合并症,(5)入院前住院天数。
统计分析
数据以平均值和标准差、中位数(四分位数范围)或n(%)表示,并分别使用t、Mann-Whitney U或rχ2检验进行比较。营养风险评估采用美国国家卫生服务体系2002年版和mNUTRIC标准,并将其分为˂5分和≥5分。当患者的评分≥5分(单独或合并)时,他们被确定为高营养风险。根据存活和死亡情况进行单因素分析。采用多元Logistic回归分析计算院内死亡率的相对危险度(RR)和95%CI。所有模型都根据入院类型进行了调整。通过计算死亡率的敏感度和特异度得到受试者工作特征(ROC)曲线来评价测试的表现。我们还通过多元Logistic回归检验得到的风险构建了ROC曲线,以比较mNUTRIC和NRS-2002评分单独和联合运用预测院内死亡率的能力。采用SPSS Statistics for Windows(版本23.0,IBM Corp,Armonk,NY)和R(R Foundation for Statistics Computing,奥地利维也纳)进行计算。P值<0.05为有统计学意义。
结果
本研究共纳入384例患者(女性占51.8%,平均年龄59.9±16.7岁)。图1显示了患者选择的流程图。
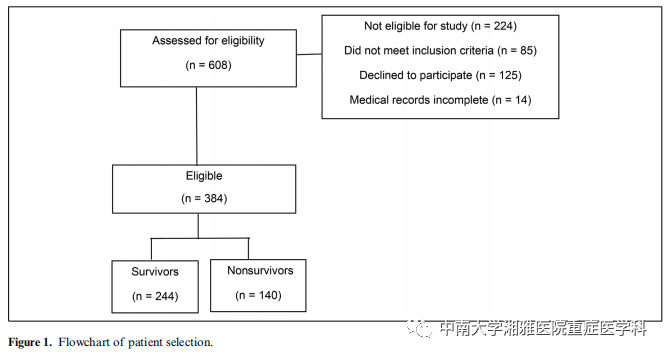
存活者(n=244;63.5%)和死亡者(n=140;36.5%)的特征比较如表1所示。在接受评估的384名患者中,140人(36.5%)在住院期间死亡。大多数患者是在有医学诊断的情况下进入ICU的(62%)。死亡者中BMI<18.5的患者多于存活者。存活者和死亡者在年龄、性别或种族方面无显著差异。
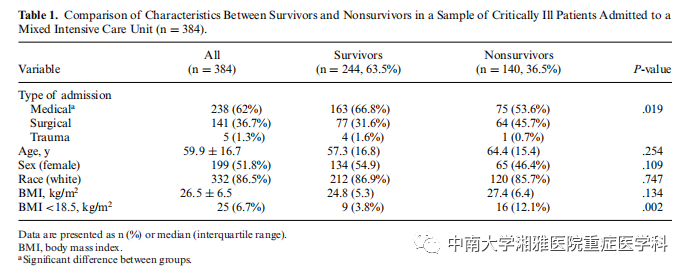
表2比较了存活者和死亡者之间的疾病严重程度评分、营养风险和临床预后。在整个样本中,APACHE II评分的中位数为18(13-25)分,SOFA评分的中位数为5(3-9)分。mNUTRIC评分中位数为5分,而NRS-2002评分中位数为4分。中位LOS住院天数为19天,ICU为5.5天;10.7%的患者再次入ICU。与存活者相比,死亡者的疾病严重程度(APACHE II和SOFA)和营养风险(NRS-2002和mNUTRIC)得分更高。在临床预后方面,死亡者的住ICU时间更长,MV和肾脏替代治疗的比率更高。
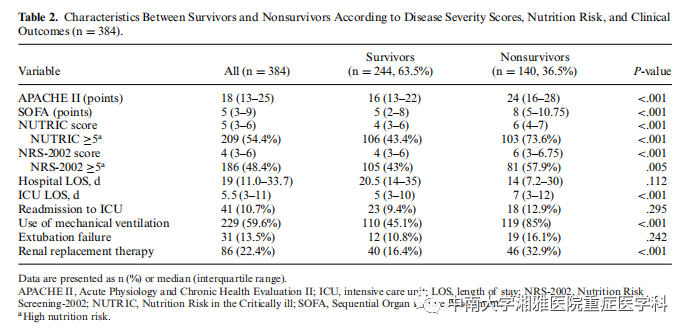
表3显示了mNUTRIC、NRS-2002或两者联合预测死亡率的RR。根据mNUTRIC(评分≥5)划分为高营养风险的患者院内死亡率是对照组的3倍(RR:3.01;95%CI,1.84-4.92;P<0.0 01)。NRS2002(评分≥5)划分为高营养风险与患者死亡风险增加之间无统计学意义(RR:1.41;95%CI,0.89-2.20;P=.137)。关于这些工具的互补性,同时被mNUTRIC和NRS2002评分划分为高营养风险的患者院内死亡率风险约增高2倍(RR:2.29;95%CI,1.42-3.68;P=0.001)。
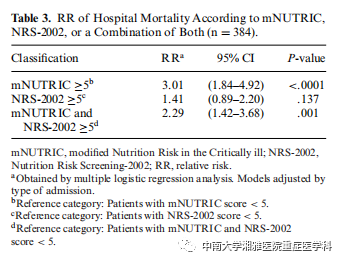
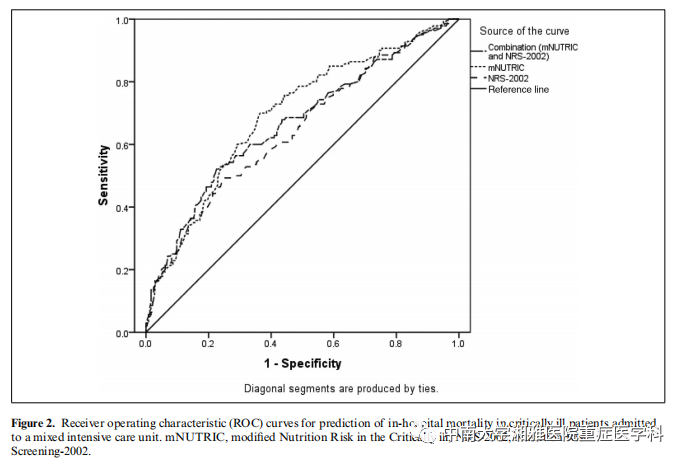
图2显示了预测院内死亡率的ROC曲线。单独使用mNUTRIC或与NRS-2002联合使用,在预测院内死亡率方面具有相似的性能。mNUTRIC的ROC曲线下面积为0.693(95%CI,0.638-0.747),NRS2002的ROC曲线下面积为0.645(95%CI,0.587-0.703),两种工具联合应用的ROC曲线下面积为0.666(95%CI,0.608-0.723)。
讨论
这是第一次对在临床实践中广泛使用的两种营养风险工具(mNUTRIC和NRS-2002)的互补性进行评估的研究,并比较它们区分和量化危重患者住院死亡风险(独立和联合使用)的能力。运用这些工具可以及早识别营养风险,并通过及时实施专门和全面的营养治疗,使严重营养不良的患者受益。
事实上,早期营养干预对高营养风险患者有好处。一项针对有营养风险的危重患者的研究(mNUTRIC评估≥5分)显示死亡率与营养不足之间存在关联。营养风险<70%的患者与接受充足营养的患者相比,死亡风险更高(P=0.002)。在一项对312名危重患者进行的研究中,能量和蛋白质的摄入量也与营养风险相关。在14天的时间里,被mNUTRIC评分认定为高营养风险的患者发生蛋白质缺乏≥300g的几率≈2.3倍,出现累积能量缺乏≥600kcal的可能性几乎是3倍。
最近的研究提出了对危重患者联合评估筛查工具和营养评估的建议。一项对159名患者进行的横断面研究,比较了mNUTRIC和SGA单独或联合预测ICU中28天死亡风险的性能。根据mNUTRIC(评分≥4)划分为高营养风险的危重患者和SGA中严重营养不良的患者28天死亡风险是mNUTRIC评估无营养风险患者的7倍,与SGA分类的营养状况无关。与这些发现一致,一项对439名ICU患者的研究评估了mNUTRIC和SGA之间的相关性,并表明两者的组合对院内死亡率有更好、更显著的预测能力。从这个意义上说,在营养风险患者中同时评估SAG可能会提高死亡率的预测能力,从而更好地识别可能从更积极的营养治疗中受益的高危患者。
仅由NRS-2002工具评估的营养风险已被证明与营养因素和不良临床结局有关。一项针对泰国ICU危重病人的研究评估了营养风险对脓毒症发病率和死亡率的影响。发现高营养风险(评分≥3)与死亡(P<.001>
在临床实践中,筛查工具用于评估营养风险。然而,只有NRS-2002和mNUTRIC包含了创伤和/或疾病严重程度作为评估参数。在本研究中,NRS-2002和mNUTRIC分别在48.4%和54.4%的患者中发现高营养风险。NRS-2002不是专门为危重患者设计的,NUTRIC也不包括任何营养参数。虽然mNUTRIC是专门为危重患者创建的,是一个快速实用的评估工具,可以在患者无法交流时使用,但这个评分有一些必须考虑的限制。例如,mNUTRIC不包括传统的营养风险指标,如BMI、体重减轻、食物摄入量、体检或先前存在的营养不良。因此,在ICU入院的早期,NUTRIC评分对积极营养治疗紧迫性的预测可能存在局限性。
在我们的研究中,mNUTRIC和NRS-2002在预测院内死亡率方面的表现单独或联合使用时是相似。然而,mNUTRIC的AUC(0.695)略高于NRS-2002单独的AUC(0.645)或两者的组合(AUC 0.666)。此外,mNUTRIC评估的高营养风险(单独或联合NRS-2002)与更高的死亡风险呈正相关。
我们的研究有一定的局限性。首先,我们没有对患者的饮食摄入量进行分析;然而,营养筛查工具NRS-2002中包括了诸如最近一周的食物摄入量减少和最近体重减轻等标准。此外,两个分数的数据都只由一名训练有素的调查员收集。在一项比较两种诊断/预后模型的研究中,盲法比较可以防止偏倚。此外,这个样本纳入了年龄范围很广(包括年轻人和老年人)和不同疾病的患者。我们认为,根据特定的潜在疾病评估营养风险可能会有意义,并为ICU患者的营养筛查提供更准确的数据。我们的样本只纳入了住ICU的患者,因此结果不能外推到所有住院的患者。另一方面,我们强调,到目前为止,这是第一次评估mNUTRIC单独或与NRS-2002联合预测危重患者院内死亡率,并确定营养危险因素以便采取行动降低这一人群的院内死亡率。
结论
根据我们的发现,营养筛查工具mNUTRIC和NRS-2002作为死亡率的预测工具,无论是单独使用还是联合使用,都同样有效。然而,mNUTRIC在量化危重患者住院死亡风险方面具有更好的判别能力。


长按识别后关注“中南大学湘雅医院重症医学科”公众号,更多惊喜等着哦